肱骨髁上骨折
来源:74U閱讀網
不育癥
不育癥百科
男性不育癥發生率為10%左右.其中單純女方因素約為50%,單純男方因素約為30%,男女共有約20%.臨床上把男性不育分為性功能障礙和性功能正常兩類,後者依據精液分析結果可進一步分為無精子癥、少精子癥、弱精子癥、精子無力癥和精子數正常性不育.

不育癥
不育癥病因
內分泌疾病(20%) :
下丘腦功能障礙,如Kallmann綜合征,主要是促性腺激素釋放激素缺乏;垂體功能障礙,如選擇性黃體生成素(LH)缺陷癥和尿促性素(FSH)缺陷癥,高泌乳素血癥等,腎上腺皮質增生癥可抑制垂體分泌FSH,LH,導致不育.
藥物因素(30%):
常見的有西咪替丁,柳氮磺吡啶,雷公藤,螺內酯,呋喃妥因,尼立達唑,秋水仙素,各種激素類藥物和癌癥化學治療藥物如某些烷基化合物,常能導致暫時或永久的對精子生成的損害.
手術因素(30%) :
如尿道瓣膜手術,尿道梗阻施行的膀胱頸部切開術,腹膜後淋巴結清除術或較大的腹膜後手術,均可能引起逆行射精或射精障礙,導致不育.

不育癥
不育癥癥狀
⒈夫婦婚後同居1年以上,未用避孕措施而未能懷孕.
⒉內分泌疾病和染色體異常所致的先天性疾病,表現為性成熟障礙,男性化不足、乳房增生、睪丸萎縮、小陰莖、性欲低下、早泄和陽痿等.
3.陰莖檢查有無尿道上、下裂,瘢痕、硬塊;有無潰瘍和尿道分泌物,若有應做性傳播疾病的進一步檢查.
4.睪丸先天性異常無睪丸、隱睪和睪丸發育不全等.
5.精索靜脈曲張陰囊墜脹痛,陰囊內可觸及成團的曲張靜脈,Valsalva試驗(+).
6.生殖管道感染.
7.性功能障礙.
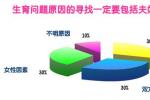
不育癥
不育癥檢查
一.精液分析是衡量男性生育力重要而簡便的方法,我國精液常規正常值標準為:精液量2~6ml/次,液化時間<30min,pH值為7.2~8.0,精子密度正常值為>20×106/ml,精子活動率≥60%,活力a級>25%,或活力(a+b)>50%,精子畸形<40%,通過手淫或取精器,使用專用玻璃瓶,不用塑料杯或避孕套收集,標本送檢時間不要超過1h,溫度保持在25~35℃,禁欲時間以3~5天為宜,由於精子數目及精子質量經常變化,因此應連續檢查3次取平均值.
二.尿液和前列腺液檢查尿中白細胞增多可提示感染或前列腺炎,射精後尿檢發現大量精子可考慮逆行射精,前列腺液鏡檢白細胞>10個/HP,應做前列腺液細菌培養.
三.生殖內分泌激素測定包括testosterone睪酮T,LH,FSH等生殖內分泌激素,結合精液分析和體檢,可以提供鑒別不育癥的原因,如T,LH,FSH均低,可診斷繼發性性腺功能減退癥;單純T下降,LH正常或偏高,FSH增高則可診斷為原發性性腺功能衰竭;T,LH正常,FSH升高診斷為選擇性生精上皮功能不全;T,LH,FSH均增高,診斷為雄激素耐受綜合征.
四.抗精子抗體檢查免疫不育占男性不育癥的2.7%~4%,WHO推薦混合抗球蛋白反應試驗(MAR法)和免疫株試驗,不但可測出不育癥夫婦血清和分泌物是否存在抗精子抗體,還可測出這些抗體能否與精子結合以及區分出何種抗體與精子哪一區域結合,在抗球蛋白混合反應試驗中微乳滴和活動精子結合的百分比應該小於10%,免疫株試驗:把表面包被有IgA或IgG抗體的微乳滴和樣本精子混合培養,抗體就會和精子表面的IgA或IgG結合,這個試驗成功的關鍵是精子應該是能運動的,免疫株如果和超過50%的活動精子結合就可認為結果陽性,在結果陽性的病例,75%的精子常顯示含有IgA或IgG,這些抗體試驗結果的解釋應十分小心,因為有些患者含有抗體但並不影響其生育能力.
五.特殊檢查如染色體分析,免疫學檢查,輸精管道造影以及睪丸活檢等,以助明確不育的原因.
睪丸活檢:對無精子癥患者可以鑒別是睪丸生精障礙還是梗阻性無精子癥,對重癥少精子癥,經一段時間治療後精子質量不能提高的患者,可通過睪丸活檢,對精子發生障礙作出定性和定量診斷.
輸精管和精囊造影術:對於梗阻性無精子癥患者,可以判斷梗阻部位以及輸精管和精囊是否有發育異常.
精子功能試驗精液宮頸黏液交叉試驗:此試驗是采集不孕夫婦的精液與宮頸黏液,分別與正常男女的宮頸黏液和精液進行體外精子穿透試驗,以瞭解阻礙精子穿過宮頸黏液的原因在於精液還是宮頸黏液,進而可瞭解不孕的病因是在男方還是在女方,該試驗常用體外精子穿透試驗,是進行人工授精或試管嬰兒前的常規檢查方法.
性交後試驗:性交後試驗是測定宮頸黏液中活動精子數,借以評價性交後若幹小時內精子存活及穿透功能的試驗,該項試驗常在女性排卵期進行,試驗前要求雙方禁欲3天,性交後2~10h進行,分別取陰道後穹隆,宮頸口,宮頸管內的黏液標本檢查,正常情況下,在宮頸口黏液中每視野可見到25個以上的活動力良好的精子,如果每視野下精子數少於5個,特別是活力不好,精子數量不足,提示宮頸黏液有異常或精子活力低下,如果發現白細胞較多,說明女性生殖道有炎癥存在,這些情況均可影響受精,造成不孕.
人精子-去透明帶倉鼠卵穿透試驗:簡稱SPA,是近年來建立的檢測精子功能的重要方法,它是用倉鼠卵代替人卵,檢測人精子穿入去透明帶倉鼠卵的百分率,以預測人精子的受精能力,正常受精率(穿透率)≥10%,SPA陽性.
人類卵細胞透明帶反應試驗:用無鹽或含鹽的透明帶和已經用不同熒光素標記的精子結合,精子和透明帶結合的程度可以與正常人精子的結合程度進行比較,結合的精子可以不必再進行頂體狀態的測定和精子穿透透明帶能力的試驗,體外受精(IVF)中最成功,最有力的預測指標是精子-透明帶的結合率和精子穿透透明帶的比例,目前這些試驗被廣泛運用於臨床的主要限制是沒有那麼多供試驗用的透明帶物質,但最近人們發現瞭一種叫ZP3的物質,它是一種存在於精子表面的蛋白質,也稱透明帶受體激酶ZRK(zanareceptorkinasa),它是精子/透明帶結合的最先決定物質,這使得人們可以運用ZP3代替透明帶本身進行精子-透明帶反應試驗.
人精子低滲腫脹試驗(HOS):可用於測量精子漿膜結構的完整性,是把精子放入1個低滲培養基中進行的,正常時,細胞外過多的水分移入精子的頭部,使其腫脹,尾部蜷曲,這些改變在異常精子中不存在,目前診斷標準為:精子尾部低滲腫脹率≥60%為正常,精子尾部低滲腫脹率<50%為異常.
遺傳學檢查:染色體檢查應作為常規檢查之一,有一些無精子癥和嚴重少精子癥已證明系性染色體Yqll23區域中有多個基因片段的丟失,統稱為“無精子因子"(AZF),目前已可用DNA探針或PCR方法檢測YRRM1,DAZ,DYS240,前者與嚴重少精子癥有關,後兩者與無精子癥有關,行卵胞質內單精子註射(ICSI)治療前宜測定,以免遺傳給子代.
一旦臨床檢查發現輸精管缺如,如同時伴精液pH值低下(6.8~7.O)或伴精漿果糖少,就應該考慮進行囊性纖維化病跨膜轉運調節物(CFTR)突變的檢查,如果準備用輸精管缺如患者的精子進行ICSI,也應該考慮做此檢查,一旦篩選到存在大量潛在突變的可能,應進行更有效的檢查,就是測定女方CFTR基因中3個最常見突變,如果女方的檢查結果為陰性,那麼通過ICSI生下的孩子患囊性纖維化病或先天性輸精管缺如的危險性低於1/1500.
診斷診斷男性不育癥,至少須明確以下幾點:①是男方不育還是女方不育,或雙方都存在不育因素;②如為男方不育,是屬於絕對不育,還是相對不育;③是原發不育還是繼發不育;④如為男性不育,應盡可能查明引起男性不育的確切病因,以便針對病因采用有效的治療措施.
男性不育癥的檢查與診斷方法一般包括詳細的病史詢問,體格檢查,精液檢查,內分泌檢查,免疫學檢查,染色體檢查,X線檢查,睪丸活組織檢查,精液的生化檢查及其他檢查等,通過以上各項男性不育的臨床和實驗室評估,然後按1999年世界衛生組織關於男性不育的診斷標準進行診斷分類.
鑒別診斷性功能障礙性不育癥:指因性功能障礙而不能完成性交或精子不能進入陰道而造成的不育,病人常有勃起功能障礙,不射精癥或逆行射精等性功能障礙病史,並可通過性功能檢測來鑒別.
不射精癥:是指陰莖勃起正常,但性交過程中不能射精,有功能性不射精和器質性不射精兩種,前者多見於性知識缺乏,心理因素如新婚時的緊張或縱欲過度造成,後者常見於神經系統的病變與損傷,如盆腔手術等;陰莖疾病,如包皮過長與包莖等;內分泌疾病,如垂體,性腺,甲狀腺功能低下引起的神經病變;藥物性因素,如鎮靜藥,腎上腺素能受體阻滯藥可抑制射精.
逆行射精:是指在性交過程中有射精的感覺,但無精液從尿道射出,在射精後立即排尿,檢查尿液可發現尿中有大量的精子,常見原因有,膀胱頸關閉不全,盆腔手術及經尿道前列腺電切,尿道狹窄使精液排出困難等.
精道梗阻性病變所致的不育癥,其睪丸的生精功能正常,由於精道梗阻而使精子不能進入精液中,鑒別診斷如下:
先天性精道梗阻:主要因為先天性輸精管發育不全或缺如,精囊發育不全,輸精管與附睪不連接或附睪發育不全等引起的不育癥,其特征是精液量少,常<1ml,精液不凝固,精漿無果糖,以及無精癥.
感染性精道梗阻:常見的感染為雙側附睪結核,淋球菌性附睪炎及絲蟲病,其特征為無精癥但睪丸大小正常.
醫源性精道梗阻:病人常有輸精管造影術史或輸精管結紮術史;雙側斜疝修補術時誤紮輸精管導致輸精管梗阻;睪丸,附睪手術時造成附睪或精索的損傷.
外傷性精道梗阻:因睪丸,附睪,精索外傷後合並精道梗阻造成的無精癥.
睪丸生精功能障礙所致的不育癥,它是由於種種原因睪丸不能產生精子,雖然輸精道正常,但精液中無精子,鑒別診斷如下:
遺傳學異常:如兩性畸形,Klinefelter綜合征,是由於染色體在減數分裂期的不分離造成嵌合體,臨床特點有乳房增大,胡須,陰毛稀少,肩窄臀寬等女性體態;睪丸小而軟,性功能低下,精液無精子,血漿及尿中FSH濃度升高,血漿睪酮濃度低於正常.
先天性異常:如先天性無睪,雙側隱睪,生殖細胞發育不全等,生殖細胞發育不全病人男性化正常,但精液中無精子,睪丸大小正常,乳房不增大,血漿睪酮和血清LH水平正常,血漿FSH升高,雙側隱睪患者精液中也無精子,但其睪丸不能捫及,血漿睪酮和血清LH水平偏低,但在單次註射絨毛膜性腺激素5000U,血漿睪酮水平可明顯升高,而先天性無睪則除瞭不能捫及睪丸外,其血漿睪酮和血清LH水平均很低,單次註射絨毛膜性腺激素後其血漿睪酮水平升高不明顯.
內分泌異常:如性腺功能低下,垂體功能低下,甲狀腺功能減退,腎上腺皮質增生癥等,原發性性腺功能低下病人血FSH及LH水平常增高,而睪酮水平卻降低,垂體功能低下可引起繼發性性腺功能低下,病人血FSH及LH水平常偏低,睪丸間質細胞功能及性功能減退,精液量減少.
生精細胞成熟障礙:如輻射損傷,藥物影響,精索靜脈曲張等,其睪丸大小質地正常,精液檢查精子減少或無精子,睪丸活組織檢查示生精過程多停頓於精母細胞期,曲細精管中進一步發育的生精細胞極少.
免疫性不育癥免疫性不育分為兩類:一類是男性產生的抗精子自身免疫,一類是女性產生的抗精子同種免疫,此類病人的特點是其性功能,精液常規及激素水平均正常.
不育癥預防
要重視婚前的體檢,早期發現異常,可以避免婚後的痛苦.結婚以後要經常和你的妻子交流性生活中所遇到的問題,互相配合、互相諒解,這樣很多精神性陽痿或早瀉就可以避免.
1.杜絕近親婚配尤其是那些已經明確有一方或雙方先天性或遺傳性缺陷者應加以堅決杜絕,這不但可以減少不育癥,而且也可以提高出生人口的質量.
2.消除理化因素影響避免接觸電離輻射及非電離輻射,消除睪丸部位的溫熱狀態,避免引起睪丸形態學、代謝與生化的變化,維持正常的微環境,減少生殖免疫反應等;盡量減少如鎘、鉛、鋅、銀、鈷等金屬元素及化學物如棉酚、地樂酚等的接觸,對化療、抗高血壓藥物、激素類、鎮靜藥以及麻醉藥物均盡量少服或不服用;長期飲酒過量以及吸煙會造成陽萎、射精功能異常,甚至使精子質量異常而致不育或懷孕畸胎.應當使每一個患者清楚地認識到,營養不良會造成蛋白與維生素、微量元素的不足,使精子的產生、獲能受到影響,造成精子數量與質量上的異常,亦同樣會引起男性不育癥.
要重視婚前的體檢,早期發現異常,可以避免婚後的痛苦.結婚以後要經常和你的妻子交流性生活中所遇到的問題,互相配合、互相諒解,這樣很多精神性陽痿或早瀉就可以避免.
1.杜絕近親婚配尤其是那些已經明確有一方或雙方先天性或遺傳性缺陷者應加以堅決杜絕,這不但可以減少不育癥,而且也可以提高出生人口的質量.