兒童尖銳濕疣
来源:74U閱讀網
子宮內膜異位癥
子宮內膜異位癥百科
正常情況下,子宮內膜覆蓋於子宮體腔面,如因某種因素,使子宮內膜在身體其他部位生長,即可成為子宮內膜異位癥.這種異位的內膜在組織學上不但有內膜的腺體,且有內膜間質圍繞;在功能上隨雌激素水平而有明顯變化,即隨月經周期而變化,但僅有部分受孕激素影響,能產生少量“月經”而引起種種臨床現象.患者如受孕,異位內膜可有蛻膜樣改變.這種異位內膜雖在其他組織或器官內生長,但有別於惡性腫瘤的浸潤.本病發生的高峰在30~40歲.子宮內膜異位的實際發生率遠較臨床所見為多.如在因婦科其他病行剖腹探查時及對切除的子宮附件標本仔細作病理檢查,可發現約20~25%患者有異位的子宮內膜.
子宮內膜異位癥
子宮內膜異位癥病因
一、種植學說
最早(1921)有人認為,盆腔子宮內膜異位癥的發生,系子宮內膜碎片隨經血逆流,通過輸卵管進入盆腔而種植於卵巢或盆腔其他部位所致.臨床上在月經期行剖腹探查時可在盆腔中發現經血,且經血中查見子宮內膜.剖宮手術後所形成的腹壁疤痕子宮內膜異位癥,是種植學說的好例證.
二、漿膜學說
亦名化生學說,認為卵巢及盆腔子宮內膜異位癥系由腹膜的間皮細胞層化生而來.副中腎管是由原始腹膜內陷發育而成,與卵巢的生發上皮、盆腔腹膜、閉鎖的腹膜凹陷,如腹股溝部的腹膜鞘狀突(努克管)、直腸陰道隔、臍等,都是由體腔上皮分化而來.凡從體腔上皮發生之組織,均有潛在能力化生成幾乎與子宮內膜不能區分的組織,因而腹膜間皮細胞可能在機械性(包括輸卵管通氣、子宮後位、宮頸阻塞)、炎性、異位妊娠等因素刺激下,易發生化生而成異位癥的子宮內膜.卵巢表面的生發上皮因屬原始體腔上皮,更具有分化的潛能.在激素、炎癥的影響下就可分化成胚胎時所能形成的各種組織,包括子宮內膜.卵巢是外在性子宮內膜異位癥中最易累及的部位,用化生學說很易解釋.種植學說不能解釋超越盆腔以外的子宮內膜異位癥的發生原因.
三、免疫學說
1980年Weed等報道,異位內膜周圍有淋巴細胞、漿細胞浸潤,巨噬細胞內含有鐵血黃素沉著及不同程度的纖維化.他們認為是由於異位內膜病灶做為異物,激活瞭機體的免疫系統所致.此後,許多學者從細胞免疫、體液免疫等方面探討內異癥的病因及發病機理.
(一)細胞免疫功能缺陷 1.T淋巴細胞功能缺陷;2.自然殺傷細胞(natural killer cell,NK)功能缺陷:NK細胞是一群異質性多功能的免疫細胞,其功能特征是不需抗體存在,不需經抗原致敏,即可殺傷某些腫瘤細胞或病毒感染細胞,在體內免疫監護中起重要作用.
(二)體液免疫功能缺陷 有關子宮內膜異位組織發生的理論還有:①淋巴播散學說.認為子宮內膜可經淋巴道播散,先後有人發現宮旁淋巴結及髂內淋巴結中含有子宮內膜組織.但這一學說的弱點在於區域性淋巴結中央很少見到內膜組織,常發部位也不符合正常的淋巴引流;②血流播散學說.根據文獻報道,在靜脈、胸膜、肝實質、腎臟、上臂、下肢等均曾發現過異位的子宮內膜.一些學者認為最大可能是內膜經過血流播散至上述組織、器官而致,且曾在兔肺內引起實驗性子宮內膜異位癥.但有人認為這些情況,雖可能是通過血行播散所致,但局部化生這一因素仍不能排除,因胸膜亦由體腔上皮分化而來.在胚胎期產生胚芽及中腎管時,有可能發生體腔上皮異位於其中,日後組織可化生而在各該部形成子宮內膜異位癥.
不論異位子宮內膜來源如何,其生長均與卵巢內分泌有關,臨床資料可以說明,如此癥多半發生在生育期婦女(30~50歲占80%以上),且常並發有卵巢功能失調.切除卵巢後,則異位內膜萎縮.異位子宮內膜的生長主要依靠雌激素,妊娠期孕激素分泌較多,異位內膜即受到抑制.長期口服合成孕激素如炔異諾酮,造成假孕,亦可使異位內膜萎縮.
病理改變:
一、內在性子宮內膜異位癥 內膜由基底部向肌層生長,局限於子宮,故又名子宮腺肌病.異位的子宮內膜常彌散於整個子宮肌壁,由於內膜侵入引起纖維組織及肌纖維的反應性增生,使子宮一致性脹大,但很少有超過足月胎兒頭大者.不均勻或局灶型分佈者一般以後壁多見,由於局限在子宮一部,往往使子宮不規則增大,酷似子宮肌瘤.切面可見增生的肌組織亦似肌瘤呈漩渦樣結構,但無肌瘤所具有與周圍正常肌纖維分開的包膜樣組織(照片1).病灶中間有軟化區,偶可見到散在的含有少量陳舊積血的小空腔.鏡檢所見的內膜腺體與子宮內膜腺體相同,其周圍由內膜間質所包繞(照片2).異位內膜隨月經周期而改變,但分泌期改變不明顯,表示異位的內膜腺體受孕激素影響較小.當受孕時,異位內膜的間質細胞可呈明顯蛻膜樣變,已如上述.
二、間質性子宮內膜異位癥 為內在性子宮內膜異位癥的一種特殊類型,較少見,即異位的內膜僅有內膜間質組織,或子宮內膜侵入肌層後間質組織發展的范圍及程度遠遠超過腺體成分(照片3).一般子宮一致性增大,異位細胞散佈於肌層或集中在某一區域,色黃,常具有彈性橡皮樣硬度,較肌瘤軟,在切面往往可以看到索狀小蟲樣突起,就可據以確立診斷.異位組織亦可向宮腔發展形成息肉狀腫塊,多發性,表面光滑,蒂寬與子宮肌壁有較大面積的直接連系,並可由宮壁向宮腔或沿子宮血管向闊韌帶內突出.向宮腔突出者致成月經過多甚或絕經後流血;向闊韌帶突出者可經婦科雙合診查出.間質性子宮內膜異位癥可有肺播散,甚至在切除子宮數年後還能發生.由於這種特點,有人認為間質性子宮內膜異位癥是低底惡性的肉瘤.
三、外在性子宮內膜異位癥 內膜侵犯子宮以外的組織(包括由盆腔侵犯子宮漿膜層的異位內膜)或器官,常累及多個器官或組織.
卵巢為外在性子宮內膜異位癥最常發生的部位,占80%,其次為子宮直腸窩之腹膜,包括子宮骶韌帶,子宮直腸窩前壁相當於陰道後穹窿部位,子宮頸後壁相當於子宮頸內口處.有時異位內膜侵犯直腸前壁,使腸壁與子宮後壁及卵巢形成致密粘連,術中很難分離.外在性子宮內膜異位癥也可侵入直腸陰道隔而在陰道後穹窿粘膜上形成散在的黑紫色小點,甚至可形成菜花樣突起,酷似癌瘤,經活檢才能證實為子宮內膜異位癥.此外如前所述輸卵管、宮頸、外陰、闌尾、臍、腹壁切口、疝囊、膀胱、淋巴結,甚至胸膜及心包膜、上肢、大腿、皮膚皆可能有異位內膜生長.
子宮直腸窩處異位子宮內膜,亦可在腹膜上形成紫黑色出血點或積血小囊,包埋在粘連嚴重的纖維組織中,鏡檢可見典型的子宮內膜.該處異位的內膜組織尚可向直腸陰道隔及子宮骶韌帶擴展形成觸痛性堅實結節.或穿透陰道後穹窿粘膜,形成藍紫色乳頭狀腫塊,經期可出現許多小出血點.如直腸前壁受累,則可發生經期大便疼痛,有時內膜病變圍繞直腸擴展形成狹窄環,與癌瘤極為相似,腸道受侵約占內膜異位癥10%左右.病變常位於漿膜及肌層,很少粘膜受侵而發生潰瘍.偶有由於在腸壁形成腫塊或造成纖維性狹窄或粘連引起腸管過度屈曲而發生腸梗阻,並可發生刺激癥狀,如間歇性腹瀉,月經期更加重.
子宮內膜異位癥
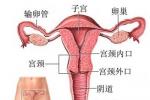
子宮內膜異位癥癥狀
一、癥狀
1、痛經:患者訴說以往月經來潮時並無疼痛,而從某一個時期開始出現痛經.可發生在月經前,月經時及月經後.有的痛經較重難忍,需要臥床休息或用藥物止痛.疼痛常隨著月經周期而加重.由於雌激素水平不斷高漲,使異位的子宮內膜增生、腫脹,如再受孕激素影響則出血,刺激局部組織,以致疼痛.如系內在性子宮內膜異位癥,更可促使子宮肌肉攣縮,痛經勢必更為顯著.異位組織無出血的病例,其痛經可能由血管充血引起.月經過後,異位內膜逐漸萎縮而痛經消逝.臨床上子宮內膜異位顯著,但無痛經者,占25%左右.婦女的心理狀況也能影響痛覺.
2、月經過多:內在性子宮內膜異位癥,月經量往往增多,經期延長.可能由於內膜增多所致,但多伴有卵巢功能失調.
3、不孕:子宮內膜異位患者常伴有不孕.不孕與內膜異位癥的因果關系尚有爭論,盆腔內膜異位癥常可引起輸卵管周圍粘連影響卵母細胞撿拾或導致管腔堵塞.或因卵巢病變影響排卵的正常進行而造成不孕.但亦有人認為長期不孕,月經無閉止時期,可造成子宮內膜異位的機會;而一旦懷孕,則異位內膜受到抑制而萎縮.
4、性交疼痛:發生於子宮直腸窩、陰道直腸隔的子宮內膜異位癥,使周圍組織腫脹而影響性生活,月經前期性感不快加重.
5、大便墜脹:一般發生在月經前期或月經後,患者感到糞便通過直腸時疼痛難忍,而其他時間並無此感覺,為子宮直腸窩及直腸附近子宮內膜異位癥的典型癥狀.偶見異位內膜深達直腸粘膜,則有月經期直腸出血.子宮內膜異位病變圍繞直腸形成狹窄者有裡急後重及梗阻癥狀,故與癌瘤相似.
6、膀胱癥狀:多見於子宮內膜異位至膀胱者,有周期性尿頻、尿痛癥狀;侵犯膀胱粘膜時,則可發生周期性血尿.
7、腹壁疤痕及臍部的子宮內膜異位癥則出現周期性局部腫塊及疼痛.
早期癥狀
1、子宮內膜異位癥的臨床表現為不孕.子宮內膜異位到輸卵管後可能會致使管腔出現堵塞現象.直接導致受精卵無法通行出現不孕.
2、痛經.痛經屬於繼發性痛經.繼發性疼痛就是在出現內膜異位以後,在之前通常沒有疼痛感覺,並嚴重到影響女性正常的生活.
3、月經變多.在月經周期時,發現自己的月經量有明顯的增多情況,月經的經期通常會明顯的延長的子宮內膜異位癥的癥狀.
4、不孕:子宮內膜異位患者常伴有不孕.
5、膀胱癥狀:通常見子宮內膜異位至膀胱者,有周期性尿頻、尿痛癥狀;侵犯膀胱粘膜時,就會出現周期性血尿.
6、性交疼痛:經常出現於子宮直腸窩、陰道直腸隔的子宮內膜異位癥,導致周圍組織腫脹而影響性生活,月經前期性感不快加重.
7、大便墜脹:通常出現於月經前期或月經後,患者感到糞便通過直腸時疼痛難忍,而其他時間並無此感覺,為子宮直腸窩及直腸附近子宮內膜異位癥的典型癥狀
二、分類
1.腹膜型內異癥:腹膜型內異癥(peritonealendometriosis,PEM)是指發生在盆腹腔腹膜的各種內異癥病灶,主要包括紅色病變(早期病變)、藍色病變(典型病變)及白色病變(陳舊病變).
2.卵巢型內異癥:卵巢型內異癥(ovarianendometriosis,OEM)可形成囊腫,稱為子宮內膜異位囊腫(內異癥囊腫);根據囊腫大小和異位病灶浸潤程度分為:I型:囊腫直徑2cm,囊壁有粘連、解剖層次不清,手術不易剝離.Ⅱ型:又分為3個亞型,ⅡA:內膜種植灶表淺,累及卵巢皮質,未達卵巢內異癥囊腫壁.常合並功能性囊腫,手術易剝離.ⅡB:內膜種植灶已累及卵巢內異癥囊腫壁,但與卵巢皮質的界限清楚,手術較易剝離.IIC:內膜種植灶穿透卵巢內異癥囊腫壁並向周圍擴展,囊腫壁與卵巢皮質粘連緊密,並伴有纖維化或多房腔.囊腫與盆側壁粘連,體積較大,手術不易剝離.
3.深部浸潤型內異癥:深部浸潤型內異癥(deepinfiltratingendometriosis,DIE)是指病灶浸潤深度I5mm,常見於宮骶韌帶、子宮直腸陷凹、陰道穹隆、直腸陰道隔等.其中直腸陰道隔包括兩種情況,一種為假性陰道直腸隔內異癥,即子宮直腸陷凹的粘連封閉,病灶位於粘連下方;另一種為真性直腸陰道隔內異癥,即病灶位於腹膜外,在直腸陰道隔內,子宮直腸陷凹無明顯解剖異常.
4.其他部位的內異癥:其他部位的內異癥(otherendometriosis,OtEM)可累及消化、泌尿、呼吸系統,可形成瘢痕內異癥及其他少見的遠處內異癥等.
子宮內膜異位癥
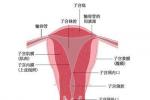
子宮內膜異位癥檢查
一、檢查
直腸、膀胱周期性出血,月經期排便疼痛,首先應考慮直腸、膀胱的子宮內膜異位癥,必要時可做膀胱鏡或直腸鏡檢查,有潰瘍時還應取組織做病理檢查.
腹壁疤痕有周期性硬結、疼痛,病史中有經腹子宮腹壁懸吊術、剖腹產或剖宮手術者,則診斷亦可確立.
可疑病例經藥物治療有效者亦可診斷.
凡形成局部腫塊接近體表者盡可能取組織(切取或用肝穿刺針取)送作病理檢查,可以確診.
B超內膜樣囊腫聲象圖呈顆粒狀細小回聲.如囊液粘稠,內部漂浮有內膜碎片時,易與畸胎瘤內脂肪中含有毛發的回聲特點相似,即為液內見小細光帶,呈平行虛線狀分佈.有時內部見分隔,將其分成數個大小不等的囊腔,各個囊腔之間回聲不一致,常與子宮粘連,而兩者邊界不清.畸胎瘤則一般囊腫邊界清晰.卵巢內膜樣囊腫,也易與附件炎塊及輸卵管妊娠聲象圖混淆,故應結合臨床各自特點加以鑒別.此外,應用陰道探頭,使腫塊處於高頻率聲的近場,對位於盆腔腫塊性質的鑒別,有其優越性,可確定腫塊性質及來源,還可在超聲指導下穿刺抽取囊液或活檢,以明確診斷.
X線檢查:可做單獨盆腔充氣造影、盆腔充氣造影及子宮輸卵管碘油造影和單獨子宮輸卵管造影.多數內異癥患者有內生殖器官的粘連及與腸曲粘連.異位內膜最易種植於子宮直腸陷凹,故粘連的內生殖器易發生於子宮直腸陷凹,使之變淺,尤其在盆腔充氣造影側位片顯示更明顯.輸卵管卵巢可形成粘連團塊,在充拍片或在充氣造影顯示更清楚.碘油子宮輸卵管造影可保持通暢或通而欠暢.往往24小時復查片中可見碘油因粘連而塗抹不佳,呈小團塊狀或粗細不等的點狀似雪花樣表現.結合排除其他不孕原因及具有痛經等病史,可有助於診斷子宮內膜異位癥.
腹腔鏡:為診斷內異癥的有效方法.鏡檢所見最新鮮的種植灶呈黃色小水泡;生物活性最強的為大焰狀出血灶;多數散在病灶融合成咖啡色斑塊,並向深部植入;骶韌帶增粗、硬化、縮短;盆底腹膜疤痕形成,使子宮直腸窩變淺;卵巢種植灶多起於卵巢遊離緣及其背側,最初為1~3mm肉芽狀灶,漸漸向卵巢皮質發展,形成巧克力囊,表面呈灰蘭色,多為雙側,相互連粘,倒向子宮直腸窩,與子宮、直腸及周圍組織廣泛粘連.Ⅰ~Ⅱ期輸卵管無異常,Ⅲ~Ⅳ期卵管跨於巧囊之上,被動延長,呈水腫,蠕動受限,傘部多正常,通暢或通而不暢.做腹腔鏡時應做子宮輸卵管通液術.
二、鑒別
1、子宮肌瘤
子宮肌瘤常表現類似癥狀.一般子宮內膜異位癥痛經較重,為繼發、漸進.子宮一致性脹大,但不甚大.如伴發其他部位異位內膜時,則有助於鑒別.確實困難者可試用藥物治療,如癥狀迅速(用藥1~2個月)改善,診斷傾向於子宮內膜異位癥.應當指出,子宮腺肌病可與子宮肌瘤同時存在(約10%).一般術前較難鑒別,須待手術切除子宮的病理檢查.
2、附件炎
卵巢的子宮內膜異位癥,往往誤診為附件炎癥.二者都能在盆腔形成有壓痛的固著包塊.但子宮內膜異位癥病人無急性感染病史,患者多經各種抗炎治療而毫無效果.並應詳細詢問痛經開始時期及疼痛程度.這種病例往往子宮直腸窩處有異位內膜結節,如仔細檢查當可查出,有助診斷.必要時可用藥物試探治療,觀察有無療效來鑒別.一般在卵巢的子宮內膜異位癥,輸卵管往往通暢.因此可試用輸卵管通水試驗,如通暢,則可排除輸卵管炎癥.
3、卵巢惡性腫瘤
卵巢癌誤診為卵巢的子宮內膜異位癥,則延誤治療,故必須慎重.卵巢癌不一定有腹痛癥狀,如有往往也為持續性,不像子宮內膜異位癥的周期性腹痛.檢查時卵巢癌為實質感,表面凹凸不平,體積亦較大.卵巢的子宮內膜異位癥還可能伴發其他部位的子宮內膜異位癥,而兼有各該部位病變的體征.對於不能鑒別的患者,年齡大的應實行剖腹探查,年紀輕的可短時按子宮內膜異位癥治療,以觀察療效.
4、直腸癌
當子宮內膜異位癥侵犯直腸、乙狀結腸而范圍較廣時,往往在該處形成硬塊,造成部分梗阻,個別情況異位子宮內膜侵及腸粘膜引起出血,則更似直腸癌.但直腸癌的發生率遠較腸子宮內膜異位癥的發生率高.一般直腸癌患者體重減輕明顯,腸出血較頻,與月經無關,無痛經.肛診時腫瘤固定於腸壁,腸壁四周皆狹窄.鋇灌腸可見腸粘膜不平,鋇充盈不良范圍小.乙狀結腸鏡檢查看到潰瘍,出血,活檢可確診.腸子宮內膜異位癥體重不減輕,腸很少出血,個別出血也在月經期發生,痛經較重.肛診時粘膜與其底部腫塊不相粘連,僅前壁發硬.鋇灌腸顯示腸粘膜光滑,鋇充盈不良范圍廣.
子宮內膜異位癥預防
一、預防
治療前盡可能明確診斷,並考慮患者年齡,對生育要求、病情嚴重程度、癥狀及病灶范圍,加以全面考慮.
預防
根據目前公認的病因,註意下列幾點,可能預防子宮內膜異位癥的發生.
一、避免在臨近月經期進行不必要的、重復的或過於粗暴的婦科雙合診,以免將子宮內膜擠入輸卵管,引起腹腔種植.
二、婦科手術盡量避免接近經期施行.必須進行時,術中操作要輕柔,避免用力擠壓宮體,否則有可能將內膜擠入輸卵管、腹腔.
三、及時矯正過度後屈子宮及宮頸管狹窄,使經血引流通暢,避免淤滯,引起倒流.
四、嚴格掌握輸卵管通暢試驗(通氣、通液)及造影的操作規程,不可在月經剛幹凈或直接在刮宮這一周期進行,以免將內膜碎片經輸卵管壓入腹腔.
五、剖宮產及剖宮取胎術中應註意防止宮腔內容溢入腹腔,在縫合子宮切口時,勿使縫線穿過子宮內膜層,縫合腹壁切口前應用生理鹽水沖洗,以防內膜種植.
由於原因是多方面的,上述的預防意見也僅對少數情況適用,經血倒流本身是否致成子宮內膜異位癥尚有爭議.
二、護理
子宮內膜異位癥是臨床較難治的疾病,不論單純中醫或單純西醫治療,遠期療效都不令人十分滿意.近年來中西醫結合越來越受到人們的重視,將兩者有機結合應用於臨床,發揮各自的優勢,取長補短,從而提高臨床療效.
一、減少激素類藥物用量,配以中藥治療
由於子宮內膜異位癥是激素依賴性疾病,故西醫治療以激素為主,但療程長,往往需要半年以上,且副作用較大,有男性化表現,閉經,絕經期綜合癥等,治療期間盡管子宮內膜異位癥在不同程度上得到緩解,但隨之而來又給患者帶來新的病痛,停藥後復發率較高.如中西醫結合,可先用激素療法治療1~2個月見效後即可停用,繼而改服中藥,根據臨床癥狀、體征、舌脈辨證施治,以活血化瘀為主,分別治以疏肝理氣,溫經散寒,益氣升陽,清熱,補腎等法,同時結合月經周期的不同時期口服不同的湯藥以調整月經周期,特別是在經期活血化瘀因勢利導,使原有陳舊性瘀血病灶隨經血而去,同時又可防止新的瘀血病灶產生.消除瞭痛經,並可起到調經助孕的作用,即減少瞭激素藥的用量,又使機體陰陽達到平衡,氣血調暢,祛除疾病,恢復健康的目的.而且中藥無明顯副作用,在治療期間可以妊娠,患者容易接受.
二、人工流產術後用中藥進行預防性治療
從臨床報道看子宮內膜異位癥發生率上升與人工流產、宮內置環密切相關,為降低本病的發病率,可采用中藥對人工流產術後患者進行預防性治療,口服中藥促進宮內瘀血排出,以降低手術的應激反應,調節機體神經內分泌-免疫功能的平衡,清除人流術時倒流盆腔的血液和防止宮內血液倒流,減少本病的發生率,從預防角度看中醫中藥治療可起到舉足輕重的作用.
三、補腎活血將可能成為今後治療的方向
中醫認為子宮內膜異位癥的產生主要是血瘀所致,故在治療上始終不離活血化瘀.近年來有人研究認為是由於腎虛而致血瘀,尤其是輕度子宮內膜異位癥不孕原因的80%以上是由於高泌乳血癥,卵泡發育障礙,黃體不健與未破裂卵泡黃素化所致,采用補腎養髓,疏肝活血化瘀,使本病的受孕率進一步提高,因此認為中醫辨證應以腎虛、肝鬱血瘀更為科學.還有人認為溫腎藥確有類似內分泌激素作用,能調節性腺和腎上腺功能,並激發腎上腺釋放皮質素.另外補腎藥具有一定的雌、孕激素樣作用,因此補腎活血有可能成為今後治療子宮內膜異位癥的方向,人們將期待著一種新的方法和藥物治療本病,無副作用且可治愈疾病.